本文由儿科主任医生集团/中山大学附属第八医院 陆长东 主任医师原创
本文想讲下婴儿牛奶蛋白过敏。
一来全年下来有好几十例因牛奶蛋白过敏出现便血的病例,有的还误诊为感染性肠炎走了些弯路。
二是平时门诊遇到因牛奶蛋白过敏患湿疹的婴儿不少。
三因网络上咨询这方面问题的也比较多。有的并非一定是牛奶蛋白过敏就草率地吃起了特殊配方奶粉,口感上小宝不一定喜欢,经济上也增加一定的负担。
凡此种种,觉得有必要将涉及婴儿牛奶蛋白过敏的相关问题理清一下,希望能帮到宝爸宝妈。
小宝自语:历经风雨,小宝我幸福地来到人间。红扑扑、粉嫩嫩的小脸,依偎在妈妈的怀里,贪婪的吸吮着母亲的乳汁;或者捧着奶瓶一饮而尽。让俺爸妈满心欢喜,甚是欣慰。
可过了一些天俺的臭臭除了继续稀糊状外,还多了些大便血丝和粘液,俺的脸颊、额头也起了些泛红的疹子,有点干燥和痒......。俺妈、俺爸有些担忧,为此请教了儿科医生陆伯伯。咨询的要点大致记录如下:
一、概念:牛奶蛋白过敏(cows milk protein allery, CMPA)
奶是婴幼儿最常见的食物过敏原(除此外,还有蛋、花生、坚果、大豆、小麦等),牛奶蛋白过敏是3岁以下婴幼儿最常见的食物过敏,发病率约为2%~7.5%,其表现形式有消化道反应、皮肤损害和呼吸道反应:
消化道症状如拒食、厌食、呕吐、腹泻、便血等;
皮肤症状如湿疹、特应性皮炎、红斑、血管性水肿等;
呼吸道症状如鼻塞、流涕、喘息、慢性咳嗽等;
全身症状如不明原因的烦躁不安、哭闹不止等。
1岁内宝宝所接触的主要食物就是牛奶和母乳,该年龄段是牛奶蛋白过敏的高峰年龄, 男宝较女宝相对明显。有的纯母乳喂养的宝妈也许会问,我们家小宝跟牛奶蛋白应该没啥关系,不过宝妈饮牛奶就有了关系哦。
二、发病机制:
这种食物过敏是由人体对牛奶蛋白(主要为乳清蛋白和酪蛋白)的免疫应答所致,可分为免疫球蛋白 IgE介导、非IgE介导以及两者混合介导。有点高深,这不要紧。我们只要知道,牛奶中的一些蛋白质不合适本宝宝。
根据发生时期分为急性、亚急性和慢性。
急性由IgE介导,在摄入牛奶蛋白食物后数分钟至2小时内发作,表现为荨麻疹。
亚急性或慢性由非IgE介导,或者由两者混合介导,在摄入牛奶蛋白食物后数小时到数日才发作,表现为湿疹。
三、牛奶蛋白过敏原因:
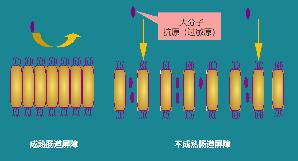
宝宝出生初始肠道屏障功能不成熟,肠道粘膜细胞排列稀疏,具有很大渗透性,不能有效阻挡大分子蛋白质抗原(酪蛋白和乳清蛋白)进入血液。
有点拗口?这么说吧,小宝刚刚出生时,其肠道细胞结构不够紧密,容易漏,要过些时候这些“筛孔”才会被封闭掉。
所以,当婴儿早期用配方奶喂养(上图可显示出为何医生如此重视和强调生后第一口奶是否母乳),或母亲饮食中有牛奶,就不难理解此时容易出现牛奶蛋白过敏的原因了。
四、临床表现
1、消化道:
消化道反应通常早于湿疹,只是宝爸宝妈们也许没有注意到。倘若小宝吃奶时打挺、扭动、婴儿腹绞痛、肚子咕咕响、喂养困难、拒奶、反复呕吐、稀便,黏液便、血丝便、大便奶瓣多、便秘等,加上湿疹,应怀疑和排除牛奶蛋白过敏。
上述种种表现中,最为引起宝爸宝妈们警惕和焦虑的是大便有血丝和(或)粘液,在排除了肠道感染、肠套叠、肛裂等疾病的基础上,此时排便虽频率增加,但并非明显水样腹泻,而且宝宝大都长得好、吃喝好、体重身高曲线都正常,医学上最为可能的疾病是“食物蛋白诱导的直肠结肠炎”,其原因除了本文提及的牛奶蛋白过敏(76%)外,尚有蛋类(16%)、大豆(6%)。
其实,食物蛋白诱导性消化道过敏性疾病还包括:小肠结肠炎、直肠炎、食道炎、胃食道反流、过敏性嗜酸细胞性胃肠道疾病等。以上症状通常在完全剔除致敏蛋白数日后可明显消退。
2、皮肤、粘膜:
瘙痒、红斑、湿疹、荨麻疹、结膜炎等。
3、呼吸道:(非1gE介导的CMPA 1岁以内很少出现呼吸道症状)
慢性咳嗽,气喘,急性鼻炎。
由于症状的非特异性,婴幼儿牛奶蛋白过敏有时容易被家长和医生忽视,严重的牛奶蛋白过敏可导致婴幼儿生长发育迟缓、贫血和低蛋白血症。
五、过敏史对诊断非常重要
2017年英国牵头发布的《iMAP指南》特别强调询问过敏病史。
1、家族过敏史
特应性皮炎、哮喘、过敏性鼻炎或食物等,有家族史更倾向于诊断CMPA。
2、牛奶蛋白来源及摄取的量
纯母乳喂养,则牛奶蛋白主要来自母亲饮食。
配方奶或混合喂养,则牛奶蛋白被直接喂养给患儿是最常见的情况。强调小宝出生时第一口奶是否为母乳,这个非常重要(此前已提到)。
特别关注有无遵守WHO准则坚持纯母乳喂养6个月的情况。
3、过敏症状:
⑴ 首次发病年龄,1岁以内婴儿发生率更高。
⑵ 摄入后出现症状时间,通常可在数分钟内~2小时内,也可在几小时甚至数天后才出现症状。前者由IgE介导,后者由非1gE介导或混合性介导。
⑶ 持续时间、严重程度和复发频率因过敏程度而不同。
⑷ 类似于食物激发试验,可反复再现。如果接触牛奶蛋白后症状出现,避开后症状可消失,再次接触症状又出现,则有可能是CMPA。
六、怎样确诊
1、怀疑可做:皮肤点刺试验(SPT),特异性IgE(sIgE)检测。
但这两种检验只是针对IgE介导的过敏反应(荨麻疹/血管性水肿、速发型全身性过敏反应)才有意义,而且检测结果与年龄等有关,小婴儿的检测结果只能作为参考依据。
对非IgE介导或混合介导的变态反应(湿疹、牛奶蛋白诱导性直肠结肠炎、嗜酸细胞性食管炎、迟发性胃肠道症状等)并无诊断价值。
国外过敏机构优先推荐做皮肤点刺试验,因相对简单、直观和便宜。对无法皮肤点刺(比如服药、小朋友无法接受被扎、有严重的皮炎问题或者对皮试成分有极端严重的过敏反应)的患者,则抽血检测血清特异性 IgE 。
从准确度上来看,验血并不会比皮试更精准。无论皮肤测试或者血液测试,准确度都不高。
美国免疫学学会AAAAI对IgE过敏原检测的提示:皮肤和血液测试都可能会出现假阳性。美国儿科学会AAP也提示:“皮肤或血液测试呈阳性并不足以诊断食物过敏”。
2、 确诊可做:食物回避+激发试验。
牛奶蛋白回避试验:一般2周~4周,回避牛奶后过敏症状明显改善。
口服激发试验( OFC):重新引入牛奶蛋白1周,若过敏症状又出现,为激发试验阳性。
七、特殊配方与普通配方奶粉的区别
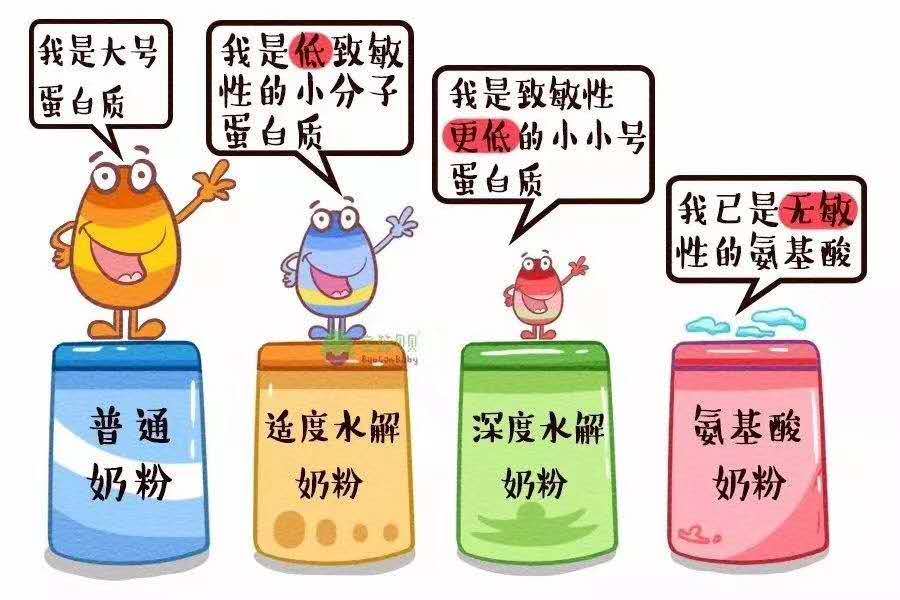
普通配方粉:
全都是大分子牛奶蛋白的配方粉。
特医奶粉:
全称是「特殊医学用途婴儿配方食品」,专为患有特殊疾病或者特殊医疗状况的宝宝设计,能保证宝宝日常营养摄入和避免不良反应发生。而近期爆出的鱼目混珠之「固体饮料」要当心,其在营养素的种类和含量上与普通婴幼儿配方奶粉相距甚远!咨询中有些家长要求提供产品具体建议,请谅解。我们有底线不能提供。但建议选择有专业资质、经审批、备案的正规公司产品。家长要特别注意,购买特医奶粉时应留意产品上的「特殊医学用途」字样、TY字样的国食注字注册证号以及适用人群提示,三者缺一不可。合法的特殊医学用途配方食品,是获得国家注册批准的,可在市场监管总局网站的特殊食品信息平台查询,输入产品名称或注册号查询可查真伪,http://tsspxx.gsxt.gov.cn/tyyp/tyindex.xhtml
(1)深度水解配方粉(eHF):
经过深度水解和超滤,将大分子牛奶蛋白几乎完全被水解成中短肽的小分子蛋白,其变应原性明显降低。
(2)部分水解配方粉(pHF):
经过适度水解和过滤,大分子牛奶蛋白被部分水解小分子蛋白质,其变应原性适度降低。口味接近普通配方奶粉。
(3)氨基酸配方粉(AAF):
全都是游离氨基酸组成的配方粉,不含任何蛋白质分子和短肽,是最接近无变应原性的配方奶粉,是高度过敏小儿的营养来源。缺点是费用高,口味苦涩不大容易接受。
八、使用原则(WAO、ESPGHAN、中华医学会儿科学分会均建议)
1、深度水解蛋白配方(eHF):
推荐大多数轻、中度CMPA作为初始治疗的替代配方。
eHF需要连续使用至宝宝9~12个月,或至少持续使用6个月才逐步转奶,直至转为部分水解奶粉。
2、氨基酸配方 (AAF):
用于重度CMPA及对eHF过敏的患儿;重度CMPA一旦好转建议转为eHF替代。中国和一些国家早期曾选择作为初始替代配方奶。
AAF需要使用至宝宝9~12个月,或持续使用6个月才逐步转奶,直至转为部分水解奶粉。
3、部分水解配方粉(pHF):
仍含有免疫反应性表位,不适合治疗CMPA,适合于预防或有轻微过敏的宝宝。
直系亲属有过敏史;足月新生宝宝因各种原因无法母乳喂养或母乳量不足时,可以考虑用于适当喂养或补充喂养;一些用普通配方奶粉喂养时胃肠道轻微不耐受的新生宝宝。
4、母乳喂养的婴幼儿产生反应:
建议母亲首先回避牛奶。
5、羊奶配方、大豆配方因与牛奶蛋白过敏分别存在90%和30%~50%交叉过敏机会,故不建议使用。
6、2岁以上仍对牛奶蛋白过敏,建议回避牛奶蛋白及其制品,均衡膳食。
7、小结:
(1)世界过敏组织(WAO), 欧洲儿童胃肠、肝病、营养学会(ESPGHAN),欧洲过敏及临床免疫学会(EAACI)等多个国际学术机构推荐:深度水解配方为牛奶蛋白过敏婴儿一线管理方案,牛奶蛋白过敏规范管理从深度水解配方开始。
(2)大部分牛奶蛋白过敏患儿是轻、中度的,首选深度水解配方。
不伴明显消化道症状时,可选择含乳糖的深度水解配方;
如果伴随明显消化道症状,可选择无乳糖的深度水解配方。
对于不能耐受深度水解配方或重度牛奶蛋白过敏的患儿(如牛奶蛋白过敏合并多种食物过敏、牛奶蛋白过敏伴生长发育障碍、严重复杂的消化道食物过敏、严重湿疹等),则选择氨基酸配方进行喂养。”
九、湿疹
因为牛奶蛋白过敏导致的皮炎属于湿疹的范畴,所以这里需要get下湿疹,可以说牛奶蛋白过敏性皮炎与湿疹是一回事。了解了湿疹,牛奶蛋白过敏性皮炎的处理原则就迎刃而解了。
1. 又称为“特应性皮炎”
湿疹是一种慢性、瘙痒性、炎症性皮肤病。常发生于过敏体质患者,也可能表现出家族聚集性。
2. 临床特征:
皮肤干燥、红斑、渗出和结痂,以及苔癣样变和瘙痒。
3. 多数湿疹患者首发在5岁前,不同年龄湿疹表现有所差异:
(1) 而婴儿牛奶蛋白过敏的湿疹常发生在1岁前,多首发在脸颊或头皮,其次才逐渐发展至躯干和四肢。
(2) 儿童和青少年湿疹常累及颈部侧面、肘窝和腘窝。皮肤可能因搔抓过多变厚、变暗。
4.目前缺乏直接针对湿疹的检查。
一般由医生通过观察小宝的皮肤和询问一些问题来判断是否存在湿疹。涉及婴儿牛奶蛋白等食物过敏的相关检查后述。
十、湿疹处理
一些治疗方法可缓解湿疹症状,但无法治愈该病。约半数以上湿疹儿童成年后便不再发病。
1、保湿乳膏或软膏:
这些产品有助于保持皮肤湿润。洗澡后立即涂抹保湿乳膏或软膏有助于缓解症状。
2、类固醇乳膏和软膏:
推荐使用弱效激素乳膏。湿疹程度较重时可外用,能缓解瘙痒和发红。但不能长期使用,能停则停。
3、抗组胺药:
对缓解瘙痒尤其是夜间瘙痒有帮助,还可助眠。推荐西替利嗪或氯雷他定,但1岁以下有限制。
4、关注和避免一些不良因素:
(1) 未使用保湿乳膏或软膏进行治疗,使得皮肤干燥。
(2) 洗澡水过热或出汗过多。
(3) 处于较为干燥的环境中。
(4) 温度变化大。
(5) 刺激性的肥皂或清洁产品。
(6) 羊毛或合成纤维织物(如聚酯纤维)。
十一、可否预防?
父母、兄弟或姐妹存在湿疹的婴儿发生该病的风险也较高。对于这些婴儿,出生后立即开始使用保湿乳膏或软膏有助于预防出生后第1年内发生湿疹。
牛奶蛋白过敏的预防和治疗均强调母乳喂养,且母亲哺乳期不吃牛奶。非母乳喂养则改普通奶粉喂养为特殊配方奶粉喂养。
十二、总结
牛奶过敏(CMPA)是婴儿最常见的食物过敏,约有2.5%的婴儿受累。母乳喂养将极大地减少婴儿牛奶蛋白过敏的发生率及其程度。
大多数CMPA儿童最终均可耐受牛奶。IgE介导的CMPA往往会在儿童期早期消退,而IgE介导的CMPA可能会持续到青春期及以后。
牛奶蛋白过敏的表现包括如荨麻疹/血管性水肿、全身性过敏反应(IgE介导),湿疹和嗜酸细胞性食管炎(混合介导)和迟发性胃肠道症状(非IgE介导)。
牛奶蛋白过敏的诊断依据包括详细的病史、皮肤点刺试验和特异性IgE体外检测结果以及牛奶蛋白回避试验和激发试验。确诊牛奶蛋白过敏,必须进行牛奶蛋白回避试验和激发试验。
牛奶蛋白过敏出现胃肠道症状和湿疹,寄希望于抽血查IgE筛查出是否对牛奶蛋白过敏并无过多意义。此时出现湿疹并非由IgE介导产生。唯有对荨麻疹/血管性水肿、速发型全身性过敏反应时查IgE才有意义。
版权声明:CosMeDna所有作品(图文、音视频)均由用户自行上传分享,仅供网友学习交流。若您的权利被侵害,请联系删除!
本文链接://www.cosmedna.com/article/313818173.html